Présentation du cas
Tokyo, chienne femelle stérilisée Yorkshire Terrier de 4 ans est présentée pour des difficultés respiratoires intermittentes. Depuis l’âge de 1 an et demi elle présente des épisodes de toux avec un bruit sec et claquant, similaire à un cri d’oie. Au cours du temps cette toux s’est aggravée avec une augmentation de la fréquence jusqu’à plusieurs épisodes par jour et de l’intensité des crises pouvant aller jusqu’à la détresse respiratoire.
Elle est correctement vaccinée et traitée contre les parasites internes et externes.
L’examen clinique met en évidence un stridor évoluant vers une dyspnée inspiratoire lors des phases d’excitation, le reste de l’examen clinique est dans les normes.
1. Quel est votre diagnostic différentiel pour ce patient ?
Dans le cas présent la toux est présente depuis un jeune âge et sur plusieurs années et a progressé lentement sans atteinte de l’état général, ce qui rend une hypothèse infectieuse ou néoplasique peu probable. La présence d’un « cri de l’oie », d’épisodes déclenchés par le stress et l’excitation chez une race prédisposée conduit à suspecter un collapsus laryngé, trachéal ou bronchique en priorité.
2. Quels examens complémentaires proposeriez-vous pour ce patient ?
Une radiographie en premier lieu, afin d’exclure les autres affections respiratoires et si possible de confirmer le diagnostic de collapsus trachéal. Cette affection étant dynamique, un faux négatif ou une mésestimation de la sévérité est possible sur un cliché de radiographie. Les collapsus laryngés et bronchiques ne peuvent pas être bien appréciés par radiographie.
Afin de confirmer le diagnostic, une fluoroscopie ou une bronchoscopie sont nécessaires. La fluoroscopie permet de confirmer le diagnostic sans nécessiter d’anesthésie générale. En revanche elle nécessite que le patient tousse au moment opportun. La bronchoscopie permet une évaluation exhaustive de l’arbre respiratoire supérieur et la réalisation d’un lavage broncho-alvéolaire afin d’évaluer la présence d’une inflammation ou infection concomitante.
Dans le cas de Tokyo les radiographies thoraciques réalisées chez le vétérinaire référent montraient déjà un collapsus trachéal et une opacification bronchique modérée. Il a donc été décidé de réaliser une bronchoscopie en première intention.
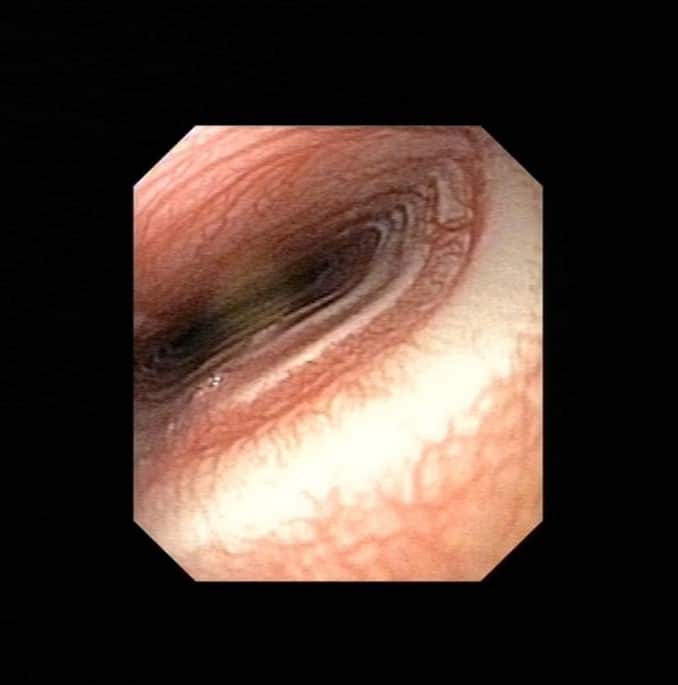
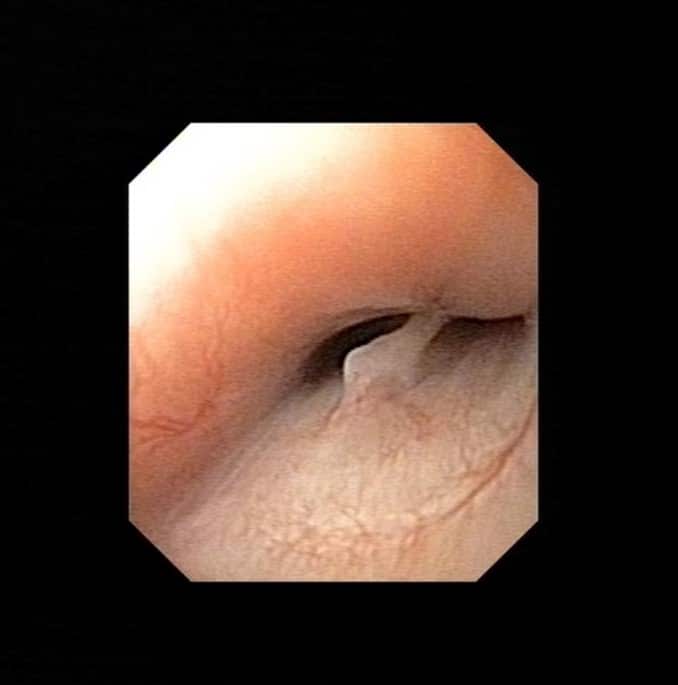
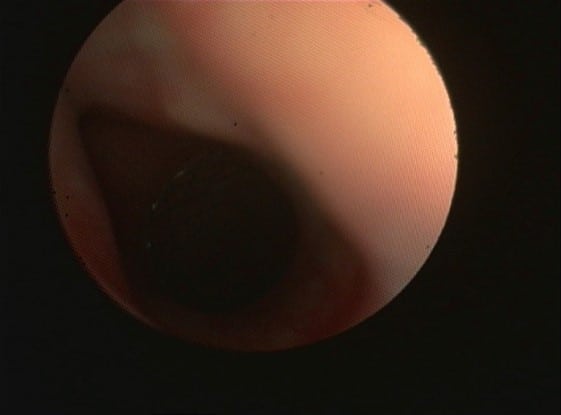
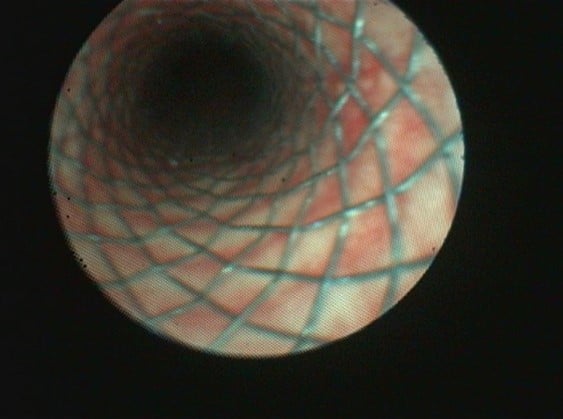
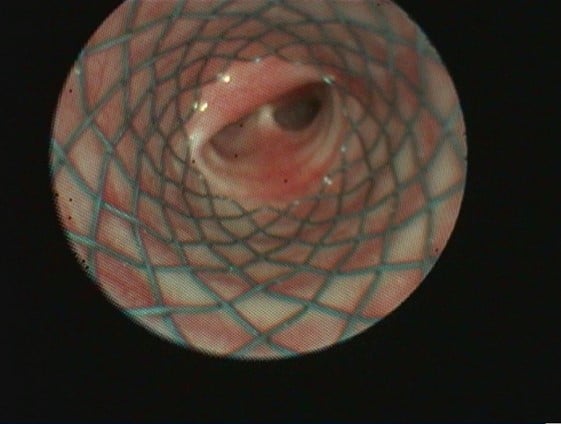
L’endoscopie respiratoire met en évidence un collapsus trachéal de grade 4/4 sur toute la longueur de la trachée associé à un collapsus de la bronche du lobe caudal gauche. A noter que 48% des animaux présentant une bronchomalacie présentent également un collapsus trachéal. [1] La bronchomalacie n’est bien visible qu’en endoscopie et est donc bien souvent sous diagnostiquée.
L’analyse cytologique et bactériologique du liquide de lavage broncho-alvéolaire ne met pas en évidence d’anomalie. Au réveil de l’anesthésie Tokyo a présenté des efforts respiratoires sévères secondaires au stress et l’irritation par la bronchoscopie, nécessitant un traitement médical poussé. Ces réveils d’anesthésie sont fréquents chez les patients atteints de collapsus trachéal.
Figure 1 : Bronchoscopie montrant un collapsus trachéal sévère
Quelles options thérapeutiques proposeriez-vous ? Quel pronostic ?
La stabilisation du patient est la priorité lors de détresse respiratoire . Elle repose sur l’apport d’oxygène, une sédation légère, un maintien au frais afin de contrôler l’hyperthermie et si nécessaire l’administration d’antitussifs, de corticoïdes ou de bronchodilatateur.
Au moyen et long terme, un traitement médical de fond est presque toujours nécessaire afin de limiter la fréquence et la sévérité des crises. Jusqu’ici la pose d’un stent trachéal ou d’anneaux trachéaux était réservée aux patients ne répondant plus au traitement médical. Dorénavant certains praticiens recommandent la pose d’un stent plus précocement afin d’éviter qu’une toux chronique sévère ne finisse par causer des complications irréversibles telles qu’un collapsus laryngé ou bronchiques, et qui peuvent alors devenir des contre-indications à la pose d’un stent trachéal.
La prise en charge du collapsus trachéal est multifactorielle. Elle repose de manière non négligeable sur la mise en place de mesures hygiéniques : éviter les efforts intenses, la chaleur, les évènements stressants ou excitants, utiliser un harnais plutôt qu’un collier et faire maigrir l’animal sur des animaux très souvent en surpoids. Le traitement médical repose principalement sur des antitussifs, tels que la codéine (1-2 mg/kg PO BID à TID ) . Des glucocorticoïdes sont souvent nécessaires afin de réduire l’inflammation et l’œdème des voies respiratoires supérieurs lorsque les hypothèses infectieuses ont été écartées. Une administration orale est mise en place dans un premier temps (prednisolone 0,5 mg/kg PO SID) suivi par une forme locale afin de réduire les effets secondaires (fluticasone propionate 110 µg/puff via une chambre d’inhalation SID à TID).
Les bronchodilatateurs ont peu d’effet sur les voies respiratoires supérieures (larynx, trachée) cependant en cas de bronchomalacie ils pourraient jouer un rôle important en modifiant la pression dans les voies intrathoraciques et ainsi diminuer leur collapsus. La théophylline à libération prolongée (10 mg/kg BID) est la plus utilisée mais son efficacité n’a pas été étudiée. Les Bêta-2 agonistes bien que plus efficace en termes de bronchodilatation ne semblent pas avoir d’effet bénéfique dans ce cadre-là.
Les antibiotiques ne sont recommandés qu’en cas d’infection avérée des voies respiratoires. Dans ce cas la doxycycline (10 mg/kg PO SID) est l’antibiotique de choix modulo la sensibilité de la bactérie à l’antibiogramme. [2][3]
Le traitement interventionnel comprend deux principales techniques : la pose d’anneaux trachéaux extra-luminaux et la pose d’un stent intraluminal. La première technique via une approche chirurgical classique cervicale ventrale est limitée aux collapsus cervicaux, et a progressivement été remplacée par la pose d’un stent intraluminal par une approche interventionnelle. Il n’existe pas d’études comparant les deux techniques. [3]
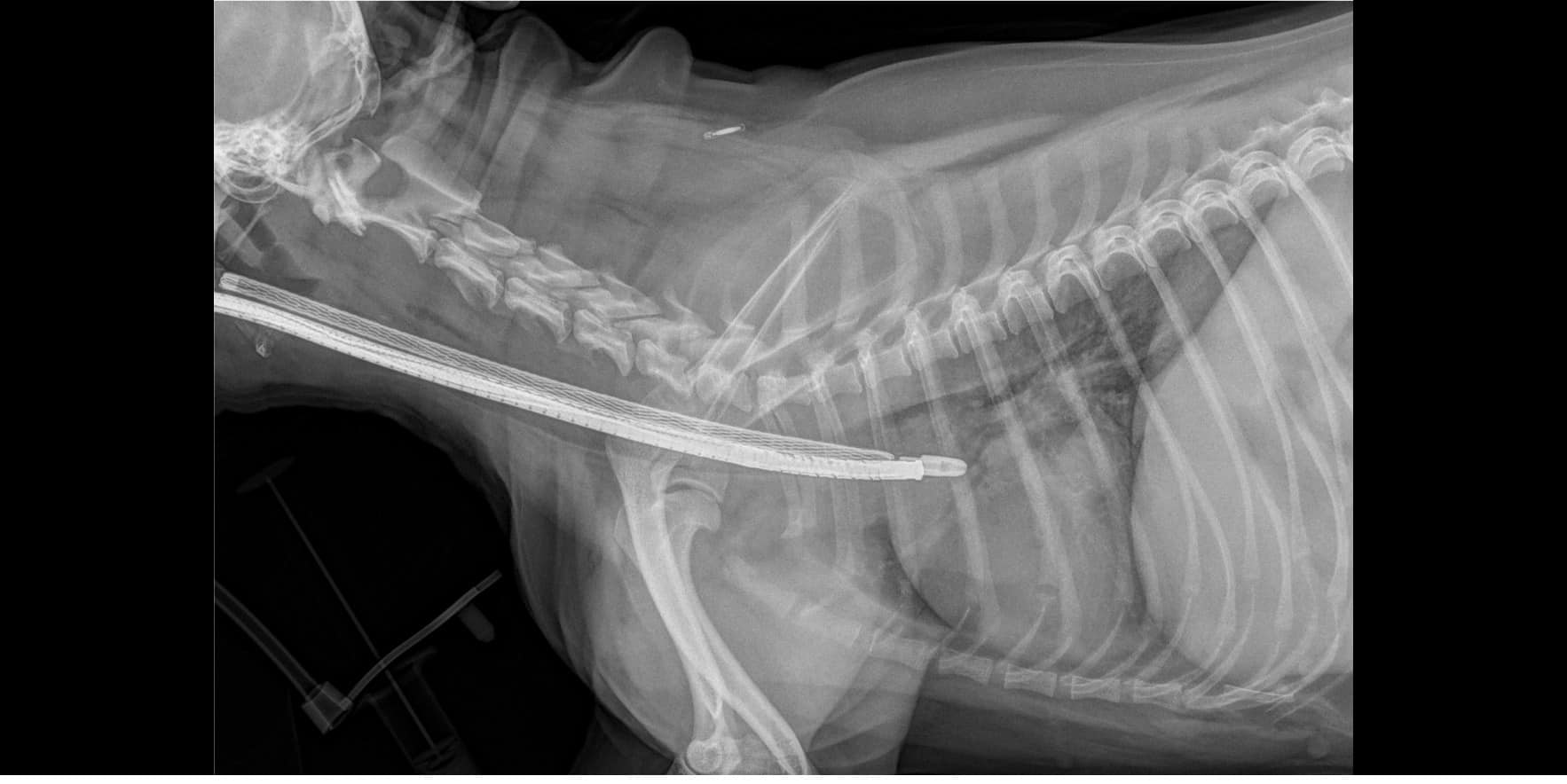
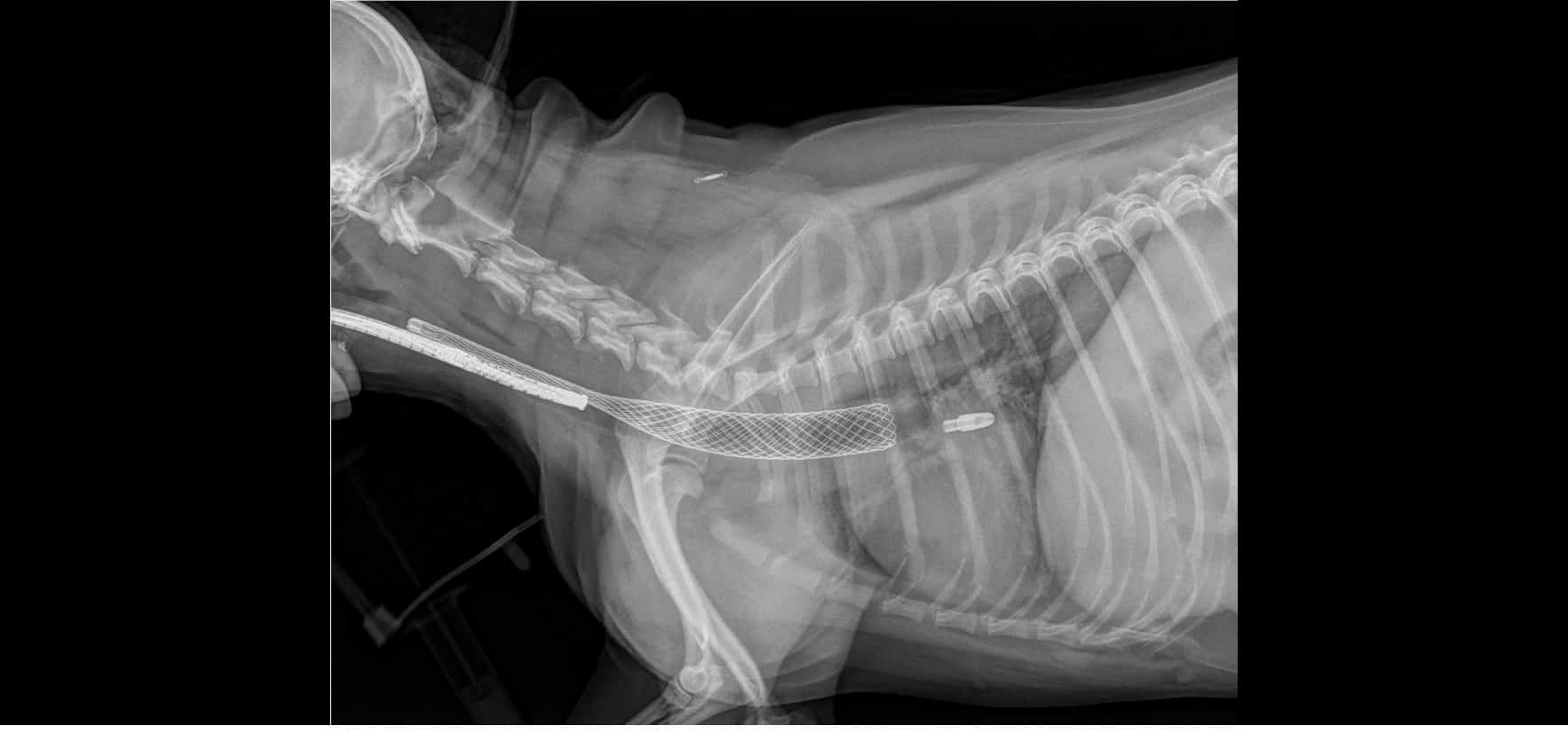
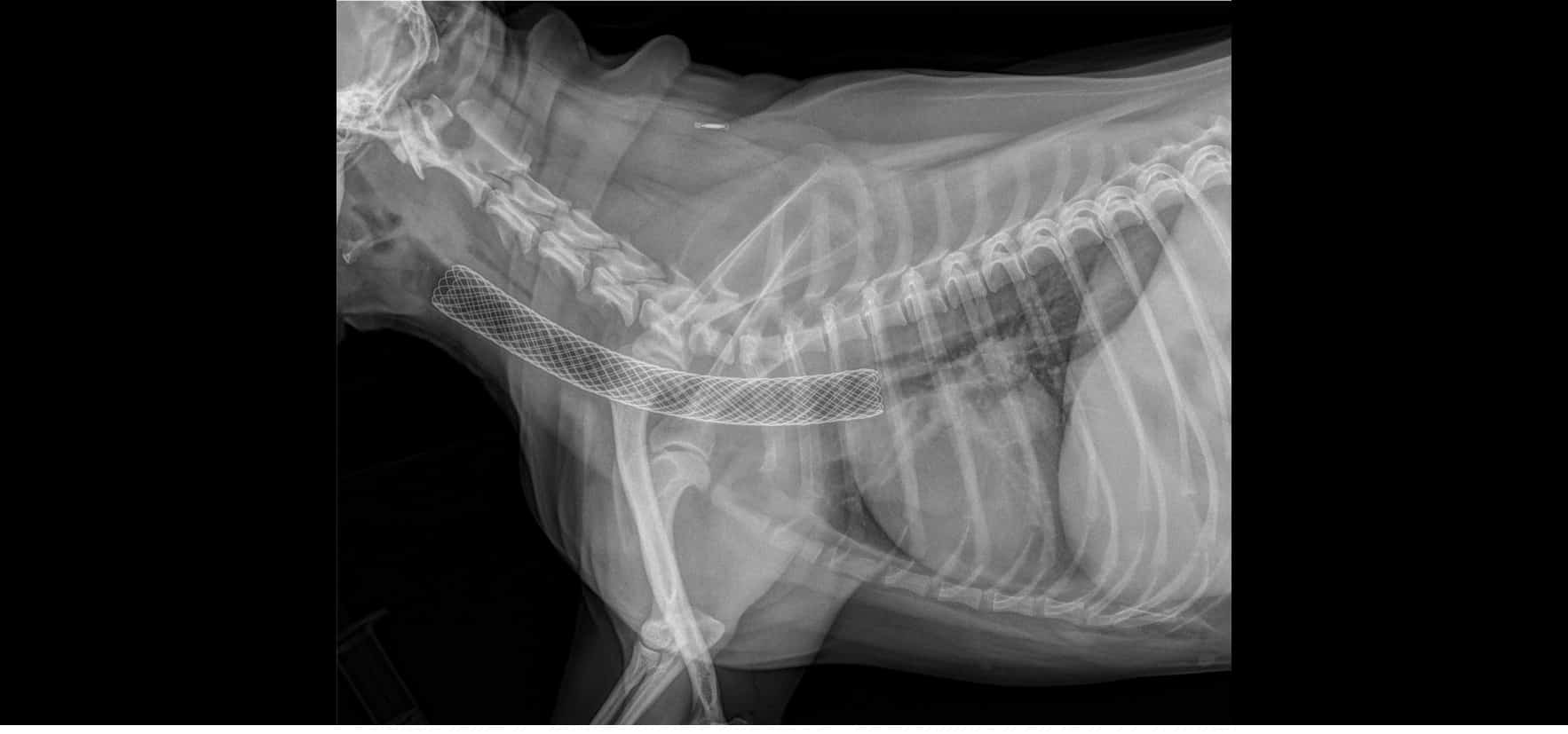
Dans le cas de Tokyo, il a été décidé de poser un stent au vu de la sévérité du collapsus et des signes cliniques, et de la persistance de crises sévères en dépit du traitement médical. Lors de l’anesthésie pour la bronchoscopie, des radiographies thoraciques avaient été réalisées sous pression positive afin de mesurer le diamètre et la taille de la trachée et de déterminer la taille de stent optimale pour Tokyo.
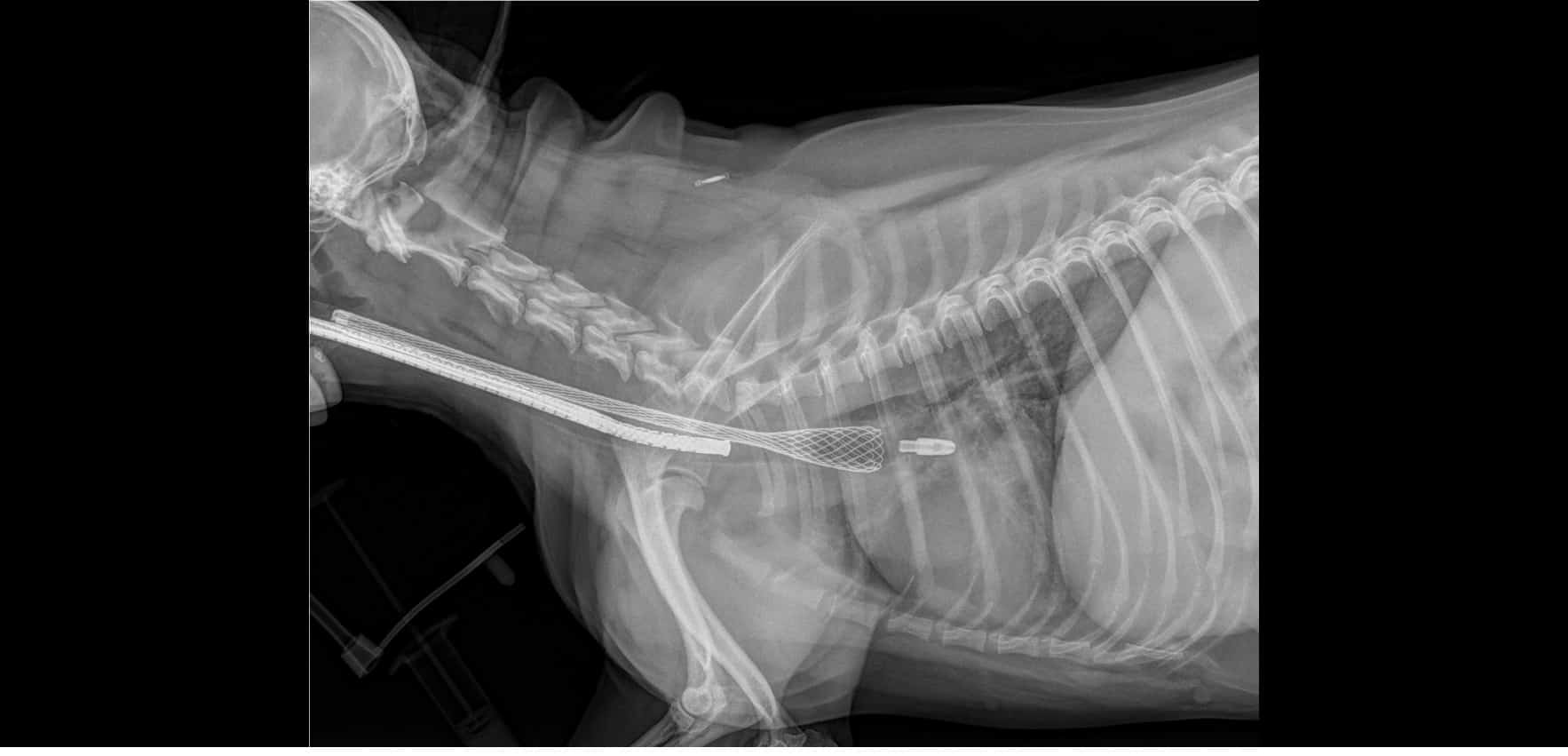
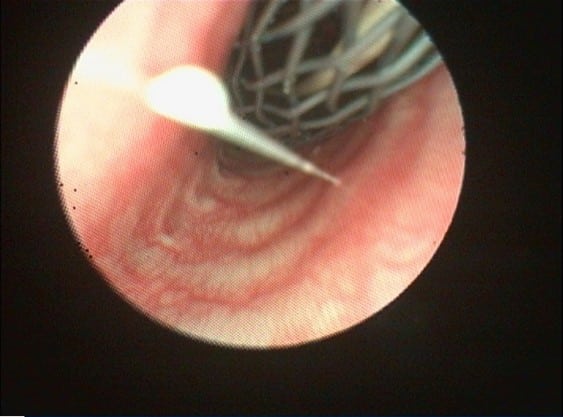
Sous anesthésie générale et en décubitus latéral, la procédure est réalisée sous contrôle endoscopique et radiographiques simultanés.
Figure 2 : Radiographie thoraciques à différentes étapes de la pose du stent. Noter la présence du bronchoscope sur les 3 premier clichés, rétracté au fur et à mesre du déploiement du stent.
Figure 3 : Pose du stent sous contrôle endoscopique
Au réveil de l’anesthésie, les bruits de stridor ont disparu et la détresse respiratoire vue après la précédente anesthésie est absente. Une sortie d’hospitalisation est réalisée le jour même
Un traitement à la doxycycline pendant 15 jours est mis en place après la pose du stent afin de prévenir le risque d’infection iatrogénique. Les corticoïdes sont également poursuivis pendant 15 jours.
4. Quel est le suivi après la pose d’un stent ?
Un contrôle radiographique est effectué à 1 mois puis sera effectué tous les 3 mois pendant 1 an.
Dans le cas de Tokyo, au contrôle à 1 mois les épisodes de détresse respiratoire ont complètement disparu et une faible toux persiste. Le stent est en place. La codéine est en général maintenue au long terme afin de contrôler d’éventuels épisodes de toux pouvant causer une fracture du stent, et la prednisolone sera diminuée progressivement.
5. Quel est le pronostic après la pose d’un stent intraluminal ?
Dans la littérature, le pronostic après pose d’un stent est favorable et supérieur à la gestion médicale. Cependant, aucune étude prospective contrôlée n’existe et les chiffres varient grandement selon les études. Une étude site une médiane de survie de 3,7 ans pour le traitement médical et 5,2 ans après pose d’un stent, une autre pour les cas plu sévère de 12 jours contre 1338 jours avec placement d’une stent. Cependant la pose de stent intraluminal présente des complications non négligeables : fracture du stent (25%), tissu de granulation obstructif (19%), récidive du collapsus trachéal (12%). Dans certaines études le nombre de cas nécessitant la pose d’un deuxième stent monte jusqu’à 44%. [4][5][6]
Le traitement médical se doit d’être mis en place avant la pose de stent et poursuivi bien après pour limiter les complications.
Il n’existe pas de recommandations consensuelles sur l’indication de pose d’un stent.
Bibliographie :
[1] M. Congiusta, C. Weisse, A. C. Berent, et E. Tozier, « Comparison of short-, intermediate-, and long-term results between dogs with tracheal collapse that underwent multimodal medical management alone and those that underwent tracheal endoluminal stent placement », J Am Vet Med Assoc, vol. 258, no 3, p. 279‑289, févr. 2021, doi: 10.2460/javma.258.3.279.
[2] A. Della Maggiore, « An Update on Tracheal and Airway Collapse in Dogs », Vet Clin North Am Small Anim Pract, vol. 50, no 2, p. 419‑430, mars 2020, doi: 10.1016/j.cvsm.2019.11.003.
[3] S. W. Tappin, « Canine tracheal collapse », J Small Anim Pract, vol. 57, no 1, p. 9‑17, janv. 2016, doi: 10.1111/jsap.12436.
[4] N. P. Violette, C. Weisse, A. C. Berent, et K. E. Lamb, « Correlations among tracheal dimensions, tracheal stent dimensions, and major complications after endoluminal stenting of tracheal collapse syndrome in dogs », J Vet Intern Med, vol. 33, no 5, p. 2209‑2216, sept. 2019, doi: 10.1111/jvim.15555.
[5] M. Suematsu, H. Suematsu, T. Minamoto, N. Machida, D. Hirao, et M. Fujiki, « Long-term outcomes of 54 dogs with tracheal collapse treated with a continuous extraluminal tracheal prosthesis », Vet Surg, vol. 48, no 5, p. 825‑834, juill. 2019, doi: 10.1111/vsu.13229.
[6] C. Weisse, A. Berent, N. Violette, R. McDougall, et K. Lamb, « Short-, intermediate-, and long-term results for endoluminal stent placement in dogs with tracheal collapse », J Am Vet Med Assoc, vol. 254, no 3, p. 380‑392, févr. 2019, doi: 10.2460/javma.254.3.380.
[7] A. Uemura, Y. Ozai, L. Hamabe, T. Yoshida, et R. Tanaka, « Surgical outcomes in dogs with tracheal collapse treated with a novel cross-and-hook braided endoluminal stent », J Vet Sci, vol. 23, no 3, p. e46, mai 2022, doi: 10.4142/jvs.21282.